1. ภูมิหลังของการระบาดของไข้เลือดออก: ความท้าทายด้านสาธารณสุขระดับโลกที่ทวีความรุนแรงขึ้น
ไข้เลือดออกเป็นโรคติดเชื้อไวรัสเฉียบพลันที่แพร่โดยยุง ซึ่งเกิดจากไวรัสไข้เลือดออก (DENV) ซึ่งกลายเป็นโรคติดเชื้อไวรัสที่แพร่ระบาดอย่างรวดเร็วที่สุดในโลก และเป็นภัยคุกคามอย่างมากต่อความมั่นคงด้านสาธารณสุข ในช่วงสองทศวรรษที่ผ่านมา อุบัติการณ์ของไข้เลือดออกทั่วโลกเพิ่มขึ้นอย่างมาก โดยจำนวนผู้ป่วยที่รายงานเพิ่มขึ้นเป็นสองเท่าทุกปีตั้งแต่ปี 2021 [1] ในเดือนธันวาคม 2023 องค์การอนามัยโลก (WHO) ประกาศภาวะฉุกเฉินไข้เลือดออกทั่วโลกเพื่อเสริมสร้างความพยายามในการตอบสนองระหว่างประเทศอย่างประสานงานกัน การประมาณการทางระบาดวิทยาจาก WHO ระบุว่าประชากรทั่วโลกประมาณ 3.9 พันล้านคนมีความเสี่ยงต่อการติดเชื้อไข้เลือดออก โดยคาดว่าจะมีผู้ติดเชื้อประมาณ 390 ล้านคนต่อปี ซึ่งในจำนวนนี้ 96 ล้านคนมีอาการทางคลินิกที่ชัดเจน [1,2]
2. ข้อมูลสำคัญทางระบาดวิทยา
ลักษณะทางระบาดวิทยาของไข้เลือดออกนั้นได้รับอิทธิพลจากปฏิสัมพันธ์ของปัจจัยทางไวรัสวิทยา ระบบนิเวศของพาหะ การตอบสนองทางภูมิคุ้มกันของโฮสต์ และสภาพแวดล้อมทางสังคม การทำความเข้าใจลักษณะเหล่านี้อย่างครอบคลุมมีความสำคัญอย่างยิ่งต่อการพัฒนากลยุทธ์การป้องกันและควบคุมที่มีประสิทธิภาพ ตลอดจนแนวทางการวินิจฉัยที่แม่นยำ
2.1 ปัจจัยการแพร่เชื้อและรูปแบบการแพร่เชื้อในเขตเมือง
ไวรัสไข้เลือดออกส่วนใหญ่แพร่กระจายโดย...ยุงลาย Aedes aegypti และยุงลาย Aedes albopictusยุง ในบรรดายุงที่เป็นพาหะนำโรคเหล่านี้ ยุงลาย (Aedes aegypti) ได้รับการยอมรับว่าเป็นพาหะนำโรคที่สำคัญที่สุด มีลักษณะเด่นคือ “ความสามารถในการปรับตัวเข้ากับมนุษย์” สูง และมีการแพร่กระจายอย่างกว้างขวางในสภาพแวดล้อมเมืองในเขตร้อนและกึ่งเขตร้อน แตกต่างจากยุงที่เป็นพาหะนำเชื้อไวรัสชนิดอื่นๆ ยุงลาย (Aedes aegypti) มีลักษณะทางระบาดวิทยาที่สำคัญดังต่อไปนี้:
- มีความชอบในการผสมพันธุ์ในสภาพแวดล้อมที่มนุษย์สร้างขึ้น (เช่น ภาชนะเก็บน้ำ ยางรถยนต์ที่ถูกทิ้ง)
- มีความชอบอย่างมากต่อเลือดมนุษย์ในฐานะแหล่งสารอาหาร
-พฤติกรรมการกินอาหารในเวลากลางวัน
ลักษณะเหล่านี้บ่งชี้ว่าไข้เลือดออกเป็นโรคทั่วไปชนิดหนึ่ง“โรคติดต่อในเมือง”โดยประสิทธิภาพการแพร่กระจายจะเพิ่มสูงขึ้นอย่างมีนัยสำคัญในพื้นที่ที่มีประชากรหนาแน่น การศึกษาที่เกี่ยวข้องกับ WHO แสดงให้เห็นว่าในสภาพแวดล้อมเมืองที่มีความหนาแน่นสูง ความถี่ที่เพิ่มขึ้นของการสัมผัสระหว่างยุงกับมนุษย์สามารถเพิ่มจำนวนการแพร่พันธุ์พื้นฐาน (R₀) ของ DENV ได้อย่างมาก ส่งผลให้การแพร่ระบาดของโรคเร็วขึ้น [2]
2.2 แนวโน้มการแพร่ระบาดทั่วโลกและปัจจัยขับเคลื่อน
จากรายงานขององค์การอนามัยโลก จำนวนผู้ป่วยไข้เลือดออกที่รายงานทั่วโลกเพิ่มขึ้นอย่างรวดเร็วในช่วงสองทศวรรษที่ผ่านมา [1,3] แนวโน้มที่เพิ่มขึ้นนี้เกิดจากปัจจัยที่เชื่อมโยงกันดังต่อไปนี้เป็นหลัก:
(1) การเปลี่ยนแปลงสภาพภูมิอากาศ: อุณหภูมิโลกที่สูงขึ้นไม่เพียงแต่ขยายขอบเขตทางภูมิศาสตร์ของแหล่งที่อยู่อาศัยที่เหมาะสมสำหรับยุงที่เป็นพาหะนำโรคเท่านั้น แต่ยังทำให้ระยะฟักตัวภายนอกของไวรัสเดงกี่ในตัวยุงสั้นลง ซึ่งส่งผลให้ประสิทธิภาพการแพร่เชื้อเพิ่มขึ้น การเปลี่ยนแปลงความหนาแน่นของยุงที่เกิดจากสภาพภูมิอากาศได้รับการยืนยันโดยองค์การอนามัยโลกว่าเป็นตัวทำนายที่น่าเชื่อถือของพลวัตเชิงพื้นที่และเวลาของการระบาดของไข้เลือดออก
(2) การขยายตัวของเมือง: การขยายตัวของเมืองอย่างรวดเร็วและไม่เป็นระเบียบได้สร้างแหล่งเพาะพันธุ์ที่อุดมสมบูรณ์สำหรับยุงพาหะ ในขณะที่ความหนาแน่นของประชากรที่เพิ่มขึ้นได้เสริมสร้างความต่อเนื่องของห่วงโซ่การแพร่กระจายของไวรัสเดงกี่
(3) การเคลื่อนย้ายประชากรทั่วโลก: การเดินทางและการค้าระหว่างประเทศได้อำนวยความสะดวกให้การแพร่กระจายของไวรัสเดงกีข้ามพรมแดนอย่างรวดเร็ว ส่งเสริมการเปลี่ยนจากกรณีที่นำเข้าจากต่างประเทศไปสู่การแพร่ระบาดในท้องถิ่นอย่างต่อเนื่อง ข้อมูลการเฝ้าระวังขององค์การอนามัยโลกแสดงให้เห็นว่าระหว่างปี 2010 ถึง 2021 สหรัฐอเมริการายงานผู้ป่วยไข้เดงกีที่เกี่ยวข้องกับการเดินทาง 7,528 ราย ในจำนวนนี้ 3,135 รายต้องเข้ารับการรักษาในโรงพยาบาล และ 19 รายเสียชีวิต
(4) การขยายขอบเขตการกระจายตัวของพาหะ: ทั่วโลก ขอบเขตทางภูมิศาสตร์ของยุงลาย Aedes aegypti และ Aedes albopictus ยังคงขยายตัวอย่างต่อเนื่อง โดยยุงลาย Aedes แพร่กระจายมากขึ้นในบางส่วนของยุโรป ส่งผลให้ไข้เลือดออกได้พัฒนาจากโรคระบาดในระดับภูมิภาคแบบดั้งเดิมไปสู่ภัยคุกคามต่อสุขภาพของประชาชนทั่วโลก
2.3 กลไกการแพร่ระบาดร่วมกันและการติดเชื้อซ้ำของเชื้อแบคทีเรียหลายสายพันธุ์
ไวรัสไข้เลือดออกประกอบด้วยซีโรไทป์ที่แตกต่างกันทางแอนติเจน 4 ชนิด (DENV-1 ถึง DENV-4) การติดเชื้อซีโรไทป์หนึ่งจะให้ภูมิคุ้มกันป้องกันระยะยาวต่อซีโรไทป์นั้นโดยเฉพาะ แต่จะให้การป้องกันข้ามสายพันธุ์เพียงชั่วคราวและบางส่วนต่อซีโรไทป์อีก 3 ชนิด ประชากรทั่วไปมีความเสี่ยงต่อการติดเชื้อ DENV โดยมีเพียงผู้ติดเชื้อบางส่วนเท่านั้นที่จะเกิดอาการป่วยทางคลินิก [2]
ในภูมิภาคที่มีการระบาด มักมีเชื้อ DENV หลายสายพันธุ์แพร่ระบาดพร้อมกัน ส่งผลให้บุคคลมีโอกาสติดเชื้อไข้เลือดออกหลายครั้งตลอดช่วงชีวิต การศึกษาทางระบาดวิทยาของ WHO ระบุว่าการแพร่ระบาดร่วมกันของหลายสายพันธุ์เป็นปัจจัยสำคัญที่ทำให้เกิดการระบาดของไข้เลือดออกเป็นระยะ [1]
2.4 การติดเชื้อทุติยภูมิและการเสริมฤทธิ์โดยอาศัยแอนติบอดี
ปรากฏการณ์ที่สำคัญและเป็นเอกลักษณ์ในระบาดวิทยาของไข้เลือดออกคือการเสริมฤทธิ์โดยอาศัยแอนติบอดี (ADE)ในระหว่างการติดเชื้อครั้งที่สองด้วยซีโรไทป์ DENV ที่แตกต่างกัน แอนติบอดีที่ไม่ทำให้เป็นกลางซึ่งผลิตขึ้นในระหว่างการติดเชื้อครั้งแรกจะช่วยให้ไวรัสเข้าสู่โมโนไซต์และแมโครฟาจได้ง่ายขึ้น ส่งผลให้การจำลองแบบของไวรัสเพิ่มขึ้น กลไกนี้ได้รับการยอมรับอย่างกว้างขวางโดย WHO ว่าเป็นปัจจัยก่อโรคที่สำคัญในไข้เลือดออกรุนแรง รวมถึงไข้เลือดออกชนิดรุนแรงและภาวะช็อกจากไข้เลือดออก [1]
ข้อมูลทางระบาดวิทยาของ WHO แสดงให้เห็นอย่างสม่ำเสมอว่า บุคคลที่ติดเชื้อไข้เลือดออกซ้ำมีความเสี่ยงที่จะเกิดโรครุนแรงสูงกว่าอย่างมีนัยสำคัญ เมื่อเทียบกับผู้ที่ติดเชื้อครั้งแรก ซึ่งเป็นลักษณะที่มีความสำคัญอย่างยิ่งต่อการเฝ้าระวังโรคและการจัดการทางคลินิก สิ่งสำคัญที่ควรทราบคือ แม้ว่าความเสี่ยงต่อการเกิดโรครุนแรงจะสูงขึ้นในระหว่างการติดเชื้อซ้ำ แต่การติดเชื้อไวรัสเดงกี่สายพันธุ์ใดก็ตามก็มีโอกาสพัฒนาไปสู่ไข้เลือดออกรุนแรงได้ [1]
2.5 อาการทางคลินิกที่ไม่จำเพาะเจาะจงและความเสี่ยงต่อการวินิจฉัยผิดพลาด
อาการทางคลินิกของไข้เลือดออกนั้นไม่จำเพาะเจาะจง โดยเฉพาะอย่างยิ่งในระยะเริ่มต้นของโรค มักจะมีอาการคล้ายคลึงกับการติดเชื้อไวรัสอื่น ๆ ที่แพร่โดยยุง (เช่น ไวรัสชิคุนกุนยาและไวรัสซิกา) รวมถึงการติดเชื้อทางเดินหายใจบางชนิด องค์การอนามัยโลกประมาณการว่า 40-80% ของการติดเชื้อไวรัสเดงกี่ไม่มีอาการ [3]
อาการทางคลินิกทั่วไปได้แก่:
-ไข้เฉียบพลัน (ต่อเนื่อง 2-7 วัน ซึ่งอาจแบ่งเป็นสองระยะ)
-ปวดศีรษะอย่างรุนแรงและปวดบริเวณหลังดวงตา (ปวดบริเวณด้านหลังดวงตา)
-อาการปวดกล้ามเนื้อและข้อต่อ (มักเรียกว่า "ไข้กระดูกหัก")
-ผื่นแดงแบบจุดหรือแบบตุ่ม
-อาการเลือดออกเล็กน้อย (เช่น รอยฟกช้ำ เลือดกำเดาไหล เลือดออกตามเหงือก)
โดยทั่วไปแล้ว อาการไข้เลือดออกจะแบ่งออกเป็น 3 ระยะ ได้แก่ ระยะมีไข้ ระยะวิกฤต และระยะฟื้นตัว ผู้ป่วยที่มีอาการประมาณน้อยกว่า 5% จะพัฒนาไปเป็นไข้เลือดออกรุนแรง เนื่องจากขาดลักษณะทางคลินิกที่เฉพาะเจาะจง การวินิจฉัยโดยอาศัยอาการทางคลินิกเพียงอย่างเดียวจึงเป็นเรื่องยาก ซึ่งเพิ่มความเสี่ยงต่อการวินิจฉัยผิดพลาดและการวินิจฉัยต่ำกว่าความเป็นจริง องค์การอนามัยโลกเน้นย้ำอย่างชัดเจนว่าการวินิจฉัยทางคลินิกเพียงอย่างเดียวไม่เพียงพอที่จะรับประกันความถูกต้อง ทำให้การยืนยันทางห้องปฏิบัติการเป็นสิ่งจำเป็น [1]
3 ประเด็นสำคัญจากเอกสารขององค์การอนามัยโลกเรื่อง “การตรวจทางห้องปฏิบัติการเพื่อหาเชื้อไวรัสไข้เลือดออก: แนวทางชั่วคราว เมษายน 2568”
ในเดือนเมษายน พ.ศ. 2568 องค์การอนามัยโลกได้เผยแพร่แนวทางชั่วคราวฉบับปรับปรุงเกี่ยวกับการตรวจทางห้องปฏิบัติการสำหรับเชื้อไวรัสเดงกี่ ซึ่งให้คำแนะนำทางเทคนิคที่เชื่อถือได้สำหรับการวินิจฉัยโรคไข้เลือดออกทั่วโลก แนวทางนี้ได้รวบรวมหลักฐานล่าสุดเกี่ยวกับการตรวจทางห้องปฏิบัติการสำหรับโรคไข้เลือดออกในบริบทของภาวะฉุกเฉินด้านไข้เลือดออกทั่วโลกที่กำลังดำเนินอยู่ และเสนอคำแนะนำเชิงปฏิบัติที่ปรับให้เหมาะสมกับสภาพแวดล้อมที่มีระดับทรัพยากรแตกต่างกัน

3.1 หลักการพื้นฐานของกลยุทธ์การทดสอบ
คำแนะนำเน้นย้ำว่าการวินิจฉัยโรคไข้เลือดออกต้องใช้กลยุทธ์การทดสอบแบบผสมผสานหลายตัวบ่งชี้ตามระยะของโรค [1] เนื่องจากไม่มีอัลกอริทึมการวินิจฉัยที่เป็นสากล กลยุทธ์การทดสอบจึงควรปรับให้เข้ากับบริบททางระบาดวิทยาในท้องถิ่น โดยคำนึงถึงปัจจัยสำคัญดังต่อไปนี้ [1]:
-ระยะของการติดเชื้อ: จำนวนวันที่ผ่านไปนับตั้งแต่เริ่มมีอาการจะเป็นตัวกำหนดวิธีการตรวจที่เหมาะสมที่สุด
-ประเภทตัวอย่าง: ความเหมาะสมของเลือดครบส่วน พลาสมา หรือซีรั่มสำหรับการตรวจหาเชื้อไวรัสเดงกี่
-ระบาดวิทยาในระดับภูมิภาค: สายพันธุ์ไวรัสเดงกี่ที่แพร่ระบาดในท้องถิ่น และการแพร่ระบาดร่วมกันของไวรัสอาร์โบอื่นๆ
-ความเสี่ยงของการติดเชื้อร่วม: ในภูมิภาคที่มีการแพร่ระบาดของอาร์โบไวรัสซ้อนทับกัน ควรพิจารณาการตรวจแบบมัลติเพล็กซ์เพื่อแยกแยะเชื้อโรคต่าง ๆ
3.2 กลยุทธ์การทดสอบตามขั้นตอน
ตามคำแนะนำขององค์การอนามัยโลก การตรวจทางห้องปฏิบัติการโรคไข้เลือดออกควรปฏิบัติตามช่วงเวลาที่ชัดเจนตามระยะของโรค [1,2]
(1) การทดสอบระยะเฉียบพลัน (≤7 วันหลังเริ่มมีอาการ)
-การทดสอบกรดนิวคลีอิก (การทดสอบระดับโมเลกุล): ปฏิกิริยาการถอดรหัสย้อนกลับ-พอลิเมอเรสเชน (RT-PCR) และวิธีการระดับโมเลกุลอื่นๆ สามารถตรวจจับ RNA ของไวรัสเดงกี่ได้ด้วยความไวสูง
-การตรวจหาแอนติเจน: การตรวจหาแอนติเจน NS1 ซึ่งสามารถตรวจพบได้ภายใน 1-3 วันหลังเริ่มมีอาการ
ในระยะเฉียบพลัน ระดับไวรัสในเลือดจะค่อนข้างสูง และการตรวจหาไวรัสด้วยกรดนิวคลีอิกและแอนติเจนจะมีความไวสูงสุด
(2) การทดสอบในระยะพักฟื้น (≥4 วันหลังเริ่มมีอาการ)
-การตรวจทางซีรัมวิทยา: โดยทั่วไปจะตรวจพบแอนติบอดี IgM ได้ประมาณวันที่ 4 หลังเริ่มมีอาการ
-ในกรณีส่วนใหญ่ แอนติบอดี IgM จะคงอยู่ประมาณ 14-20 วัน และในบางกรณีอาจคงอยู่ได้นานถึง 90 วัน
การตรวจหาแอนติบอดี IgG มีประโยชน์จำกัดในการวินิจฉัยไข้เลือดออกเฉียบพลัน เนื่องจากอาจมีแอนติบอดีที่ทำปฏิกิริยาข้ามสายพันธุ์จากการติดเชื้อไวรัสกลุ่มฟลาวิไวรัสหรือการฉีดวัคซีนมาก่อน
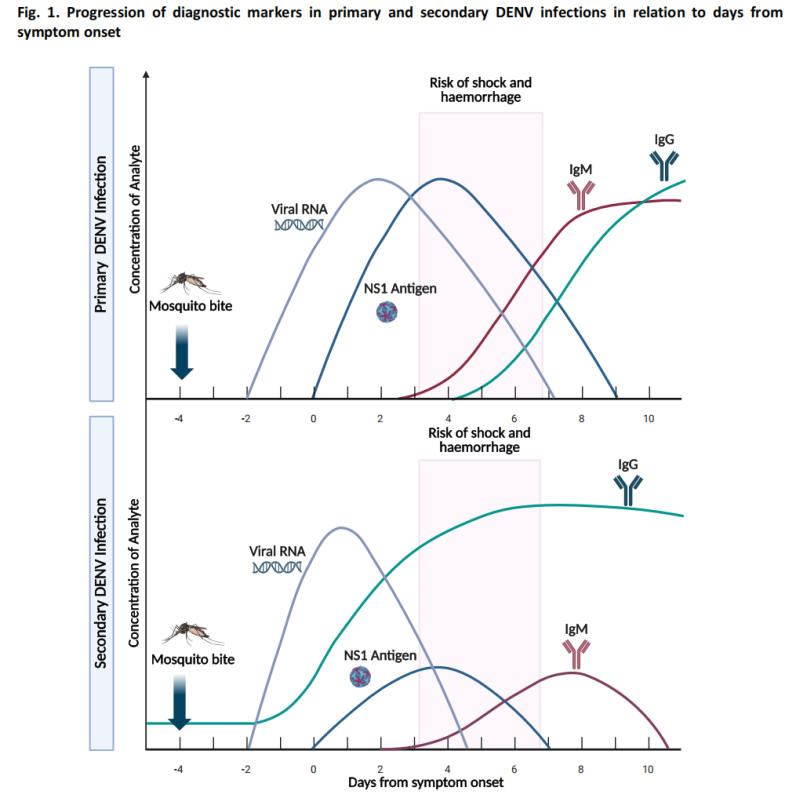
(3) ขั้นตอนการวินิจฉัยกรณีต้องสงสัย
คำแนะนำนี้รวมถึงขั้นตอนการวินิจฉัยสำหรับผู้ป่วยที่สงสัยว่าเป็นไข้เลือดออก โดยแนะนำวิธีการตรวจที่เหมาะสมตามจำนวนวันหลังเริ่มมีอาการ: การตรวจหาแอนติเจน NS1 และการตรวจกรดนิวคลีอิกเป็นวิธีการหลักในระยะเริ่มต้น ในขณะที่การตรวจทางซีรัมวิทยาเป็นวิธีการหลักในระยะหลัง
3.3 การประเมินประสิทธิภาพและการคัดเลือกวิธีการทดสอบ
ตามข้อมูลขององค์การอนามัยโลก การประเมินอย่างเป็นระบบเกี่ยวกับประสิทธิภาพและสถานการณ์ที่เหมาะสมของการทดสอบไข้เลือดออกแบบต่างๆ มีดังต่อไปนี้:
| วิธีการทดสอบ | เป้า | ช่วงเวลา | สถานการณ์การใช้งานหลัก | ข้อควรพิจารณา |
| การทดสอบกรดนิวคลีอิก | อาร์เอ็นเอของไวรัส | 1-7 วันหลังเริ่มมีอาการ | การยืนยันเบื้องต้น การระบุซีโรไทป์ | วิธีการมาตรฐานระดับทองคำ; ต้องใช้อุปกรณ์ห้องปฏิบัติการเฉพาะทางและความเชี่ยวชาญทางเทคนิค |
| การทดสอบแอนติเจน NS1 | โปรตีนที่ไม่ใช่โครงสร้าง | 1-3 วันหลังเริ่มมีอาการ | การตรวจคัดกรองอย่างรวดเร็วในระยะเริ่มต้น | มีจำหน่ายในรูปแบบชุดตรวจวินิจฉัยอย่างรวดเร็ว (RDT) เหมาะสำหรับพื้นที่ที่มีทรัพยากรจำกัด |
| การทดสอบแอนติบอดี IgM | แอนติบอดี IgM จำเพาะ | ≥4 วันหลังเริ่มมีอาการ | การวินิจฉัยการติดเชื้อเมื่อเร็วๆ นี้ | การตรวจเลือดเพียงครั้งเดียวอาจบ่งชี้ถึงการติดเชื้อเมื่อไม่นานมานี้เท่านั้น จำเป็นต้องมีการเปลี่ยนแปลงระดับแอนติบอดีในเลือดเพื่อยืนยันผล |
| การทดสอบแอนติบอดี IgG | แอนติบอดี IgG จำเพาะ | ระยะพักฟื้น/เคยติดเชื้อมาก่อน | การสอบสวนทางระบาดวิทยา การประเมินสถานะภูมิคุ้มกัน | การตรวจเลือดเพียงครั้งเดียวไม่เพียงพอสำหรับการวินิจฉัยโรคไข้เลือดออกเฉียบพลัน |
| การทดสอบแบบรวม (NS1+IgM/IgG) | แอนติเจน + แอนติบอดี | อาการของโรคอย่างครบถ้วน | การวินิจฉัยโรคไข้เลือดออกอย่างครอบคลุม | ปัจจุบัน รูปแบบ RDT ที่มีประสิทธิภาพดีที่สุดสำหรับการวินิจฉัยโรคไข้เดงกี |
| เอ็นจีเอส | อาร์เอ็นเอของไวรัส | 1-7 วันหลังเริ่มมีอาการ | การเฝ้าระวังจีโนมไวรัส | ต้องใช้อุปกรณ์จัดลำดับดีเอ็นเอเฉพาะทางและความสามารถในการวิเคราะห์ข้อมูลทางชีวสารสนเทศ |
4. คำแนะนำผลิตภัณฑ์ตรวจหาเชื้อไข้เลือดออกแบบมาโครและไมโครตามสถานการณ์ต่างๆ
เพื่อสนับสนุนการป้องกันและควบคุมโรคไข้เลือดออก Macro & Micro-Test จึงนำเสนอชุดการตรวจวินิจฉัยแบบครบวงจร ครอบคลุมการตรวจคัดกรองอย่างรวดเร็ว การยืนยันทางโมเลกุล และการเฝ้าระวังทางพันธุกรรม เพื่อตอบสนองความต้องการในแต่ละขั้นตอนของการจัดการการระบาด
4.1 สถานการณ์ที่ 1: การคัดกรองอย่างรวดเร็วและการเฝ้าระวังแบบเจาะจงเป้าหมาย
เหมาะสำหรับคลินิกตรวจผู้ป่วยที่มีไข้ สถานพยาบาลปฐมภูมิ การคัดกรองชุมชนที่เกิดการระบาด และการกักกันโรคที่ท่าเรือ/ชายแดน
-ชุดทดสอบแอนติเจน NS1 ของไวรัสไข้เลือดออกแบบรวดเร็ว: ตรวจจับการติดเชื้อในระยะเริ่มต้น (1-3 วันหลังเริ่มมีอาการ) ด้วยผลลัพธ์ภายใน 15 นาที เพื่อการคัดกรองอย่างรวดเร็ว
-การตรวจหาแอนติบอดี IgM/IgG ต่อไวรัสไข้เลือดออก: ช่วยแยกแยะการติดเชื้อครั้งแรก/ครั้งที่สอง เพื่อประเมินความเสี่ยงต่อการเกิดโรครุนแรง
-ชุดตรวจหาแอนติเจน NS1 ของไวรัสไข้เลือดออก + IgM/IgG แบบรวดเร็ว: ตรวจหาทั้งแอนติเจนและแอนติบอดีพร้อมกันเพื่อการวินิจฉัยโรคอย่างครบถ้วน
- การตรวจหาแอนติบอดี IgM/IgG ของไวรัสชิคุนกุนยา: ช่วยในการวินิจฉัยแยกโรคจากไข้เลือดออก เพื่อระบุเชื้อก่อโรคได้อย่างแม่นยำ
4.2 สถานการณ์ที่ 2: การวินิจฉัยที่แม่นยำและการตอบสนองต่อเหตุฉุกเฉิน
-ชุดตรวจหาดีเอ็นเอของไวรัสไข้เลือดออกชนิด I/II/III/IV: ตรวจจับและจำแนกซีโรไทป์ได้ 4 ชนิด (ขีดจำกัดการตรวจจับ 500 สำเนา/มล.) สำหรับการติดตามการระบาด
-ชุดตรวจหาเชื้อไวรัสไข้เลือดออกด้วยวิธี PCR แบบแห้ง: สามารถพกพาได้ที่อุณหภูมิห้อง เหมาะสำหรับพื้นที่ที่มีทรัพยากรจำกัดและการระบาดฉับพลัน
-ชุดตรวจ PCR แบบเรียลไทม์มัลติเพล็กซ์สำหรับตรวจหาไข้เลือดออก ซิกา และชิคุนกุนยา: ตรวจหาอาร์โบไวรัส 3 ชนิดพร้อมกัน เพื่อการวินิจฉัยแยกโรคอย่างมีประสิทธิภาพในกรณีการระบาดที่ซับซ้อน

สารเคมีทั้งหมดข้างต้นสามารถใช้งานร่วมกับระบบ AIO 800 Fully Automated Sample-to-Answer System ได้ ช่วยลดการทำงานด้วยมือและการปนเปื้อนข้าม และเพิ่มประสิทธิภาพและความปลอดภัยทางชีวภาพ
4.3 สถานการณ์ที่ 3: การเฝ้าระวังทางพันธุกรรมและการวิเคราะห์สายพันธุ์ไวรัส
เหมาะสำหรับห้องปฏิบัติการอ้างอิงระดับชาติ สถาบันวิจัยด้านสาธารณสุข ซึ่งสอดคล้องกับจุดยืนขององค์การอนามัยโลกเกี่ยวกับ NGS
โซลูชันการเฝ้าระวังทางพันธุกรรมของ Macro & Micro-Test สนับสนุนการจัดลำดับจีโนมทั้งหมดเพื่อติดตามไวรัส การชี้แจงห่วงโซ่การแพร่กระจาย การตรวจสอบสายพันธุ์ และการปรับกลยุทธ์วัคซีน โซลูชันเหล่านี้รองรับเวิร์กโฟลว์แบบแมนนวล/อัตโนมัติ ช่วยเพิ่มประสิทธิภาพและผลลัพธ์ที่ทำซ้ำได้ ทำให้ห้องปฏิบัติการสามารถยกระดับจากการทดสอบตามปกติไปสู่การเฝ้าระวังขั้นสูง สอดคล้องกับนโยบายขององค์การอนามัยโลกที่เน้นการเสริมสร้างการตรวจสอบวิวัฒนาการของไวรัส

4.4 คุณค่าของโซลูชันแบบบูรณาการ
Macro & Micro-Test นำเสนอโซลูชันการวินิจฉัยที่ครบวงจรสำหรับการตรวจหาไวรัสที่แพร่โดยแมลง สนับสนุนทุกขั้นตอนของการจัดการการระบาด: เครื่องมือคัดกรองอย่างรวดเร็วสำหรับสถานพยาบาลด่านหน้า การยืนยันทางโมเลกุลเพื่อการวินิจฉัยที่แม่นยำ และความสามารถในการวิเคราะห์จีโนมทั้งหมดสำหรับการเฝ้าระวังทางระบาดวิทยา ด้วยการทดสอบที่มีประสิทธิภาพสูง กระบวนการทำงานที่ยืดหยุ่น และแพลตฟอร์มที่พร้อมสำหรับการทำงานอัตโนมัติ โซลูชันเหล่านี้ช่วยเสริมศักยภาพให้ห้องปฏิบัติการและระบบสาธารณสุขในการเสริมสร้างความพร้อมและการตอบสนองต่อภัยคุกคามจากไวรัสที่แพร่โดยแมลงที่เกิดขึ้นใหม่ทั่วโลก
เอกสารอ้างอิง
[1] องค์การอนามัยโลก การทดสอบทางห้องปฏิบัติการสำหรับไวรัสไข้เลือดออก: คำแนะนำชั่วคราว เมษายน 2568 เจนีวา: องค์การอนามัยโลก; 2568
[2] กลุ่มที่ปรึกษาทางเทคนิคของโครงการริเริ่มอาร์โบไวรัสระดับโลกขององค์การอนามัยโลก การเสริมสร้างความพร้อมและการตอบสนองทั่วโลกต่อภัยคุกคามจากโรคที่เกิดจากอาร์โบไวรัส: การเรียกร้องให้ดำเนินการ Lancet Infect Dis. 2026;26(1):15-17
[3] The Lancet Microbe. การเอาชนะภาวะกลืนไม่เข้าคายไม่ออกของการวินิจฉัยไข้เลือดออก Lancet Microbe. 2025;6(7):101190.
วันที่โพสต์: 20 มีนาคม 2026
